DR. JAKOB-JAN ZAGATA
Facharzt für Neurochirurgie
Klinik Landstrasse (Rudolfstiftung), Wien – Abteilung für Neurochirurgie. Schwerpunkt Wirbelsäule – chirurgisch und konservativ
Zusatzqualifikationen:
- Fellowship „Minimally Invasive and Endoscopic Spine Surgery“, Catholic University of Korea, St. Mary’s Hospital, Seoul (Südkorea)
- Europäisches Wirbelsäulendiplom „EUROSPINE Diploma“
- Strahlenschutzausbildung, Seibersdorf Academy
Mitgliedschaften:
- Österreichische Gesellschaft für Wirbelsäulenchirurgie
- Österreichische Gesellschaft für Neurochirurgie
- Interdisziplinäre Gesellschaft für orthopädische Schmerztherapie – IGOST
- AO Spine
Spezialbereiche:
- Mikrochirurgische & endoskopische Verfahren
- Bandscheibenerkrankungen & Spinalkanalstenose
- Degenerative Veränderungen der Wirbelsäule
- Stabilisierende Operationen bei Wirbelgleiten, Skoliose & Kyphose
- Osteoporotische Frakturen & spinale Tumoren
- Konservative & interventionelle Schmerztherapie
Die Wirbelsäule ist ein hochsensibles und komplexes Organsystem, dessen Erkrankungen zu einer Vielzahl unterschiedlicher Beschwerdebilder führen können und Betroffene oft massiv im Alltag, im Beruf oder in ihrer Lebensqualität einschränken. Aufgrund dieser Komplexität gibt es für viele Erkrankungen der Wirbelsäule nicht die eine „richtige“ Therapie oder eine standardisierte operative Lösung.
Eine fundierte Behandlung erfordert daher, jede Erkrankung der Wirbelsäule im Gesamtkontext des jeweiligen Patienten zu betrachten. Jeder Mensch hat unterschiedliche körperliche Voraussetzungen, gesundheitliche Reserven, berufliche und private Anforderungen sowie individuelle Erwartungen an Funktion und Belastbarkeit. Therapieentscheidungen müssen vor diesem Hintergrund stets individuell und verantwortungsvoll getroffen werden.
Genau hier setzt mein medizinischer Ansatz – und im Besonderen mein Zugang zur Wirbelsäulenmedizin – an: die ganzheitliche, patientenzentrierte Betrachtung der jeweiligen Erkrankung. Um diesem Anspruch gerecht zu werden, war es mir stets ein Anliegen, ein breites Spektrum sowohl operativer als auch konservativer Therapieverfahren der Wirbelsäule zu beherrschen und anbieten zu können.
Der Schwerpunkt meiner Tätigkeit umfasst daher das gesamte Spektrum der Wirbelsäulenmedizin – von konservativen und interventionellen Therapien über minimalinvasive, endoskopische und mikrochirurgische Verfahren bis hin zu komplexen rekonstruktiven und stabilisierenden Operationen. Dabei kombiniere ich moderne, evidenzbasierte Techniken mit individuell abgestimmten Behandlungskonzepten, um jeder Patientin und jedem Patienten eine optimale Versorgung zu ermöglichen – stets orientiert am aktuellen Stand der medizinischen Wissenschaft.
Leistungsspektrum
- Bandscheibenvorfall
- Wirbelkanalverengung
- Wirbelgleiten, Skoliose & Kyphose
- Chronische Kreuzschmerzen – Spondylose
- Steißbeinschmerzen
- Wirbelsäulentumoren & Metastasen
- Wirbelbrüche & osteoporotische Frakturen
- Minimalinvasive & interventionelle Schmerztherapie
- Karpaltunnelsyndrom & Sulcus-ulnaris-Syndrom
- Neurochirurgische Erkrankungen des Gehirns
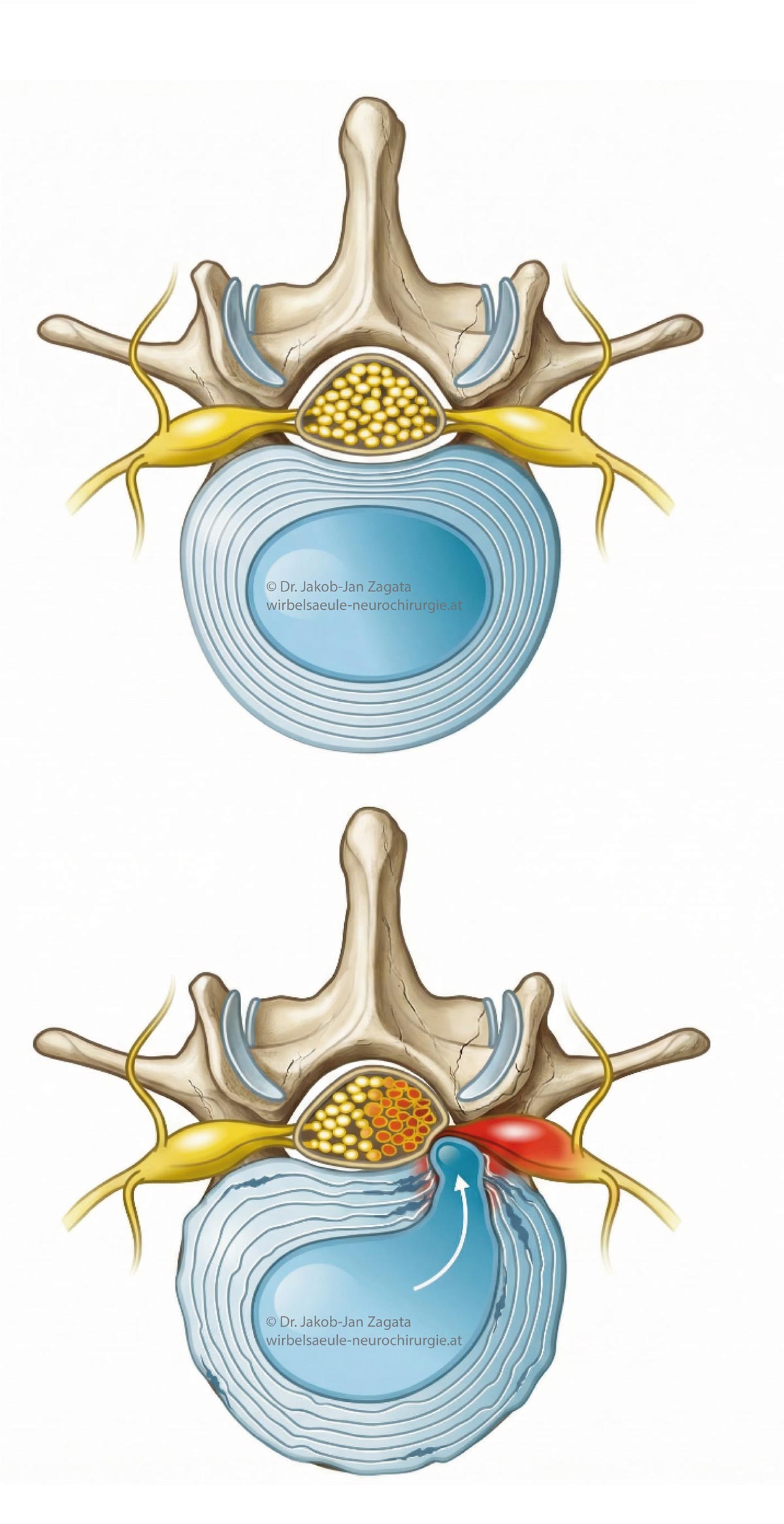
Bandscheibenvorfall (Diskusprolaps)
Bei einem Bandscheibenvorfall (Diskusprolaps) kommt es zu einem Austritt oder einer Vorwölbung von Bandscheibengewebe, wodurch benachbarte Nervenwurzeln oder – im Bereich der Hals- und Brustwirbelsäule – auch das Rückenmark beeinträchtigt werden können. Bandscheibenvorfälle können an der Hals-, Brust- oder Lendenwirbelsäule auftreten und führen je nach Lokalisation zu unterschiedlichen Beschwerdebildern.
An der Lendenwirbelsäule äußert sich ein Bandscheibenvorfall häufig durch Rückenschmerzen mit Ausstrahlung in ein oder beide Beine, begleitet von Kribbeln, Taubheitsgefühlen oder Kraftminderung. An der Halswirbelsäule stehen Nackenschmerzen mit Ausstrahlung in Schulter, Arm oder Hand im Vordergrund, häufig verbunden mit Sensibilitäts- oder Feinmotorikstörungen. Bandscheibenvorfälle der Brustwirbelsäule sind seltener und können sich durch gürtelförmige Schmerzen, Missempfindungen im Rumpfbereich oder – in ausgeprägten Fällen – durch neurologische Ausfälle äußern.
Die Behandlung richtet sich nach dem Ausmaß der Beschwerden, der neurologischen Symptomatik, den bildgebenden Befunden sowie der individuellen Situation der Patientinnen und Patienten. In vielen Fällen kommen zunächst konservative Maßnahmen wie gezielte röntgengestützte Infiltrationen sowie physiotherapeutische und physikalische Therapiemaßnahmen zum Einsatz.
Bei anhaltenden Beschwerden, zunehmenden neurologischen Ausfällen oder relevanter Nerven- bzw. Rückenmarkskompression sind operative Maßnahmen indiziert. Diese erfolgen in der Regel in minimalinvasiver mikrochirurgischer Technik, in ausgewählten Fällen auch endoskopisch. Ziel der operativen Behandlung ist die Entlastung der betroffenen Nervenstrukturen bei möglichst gewebeschonendem Vorgehen.
Eine sorgfältige Diagnostik und eine individuell abgestimmte Therapieentscheidung sind entscheidend für den Behandlungserfolg. Weitere Informationen sowie eine persönliche Beratung erhalten Sie im Rahmen eines Termins in unserer Ordination.
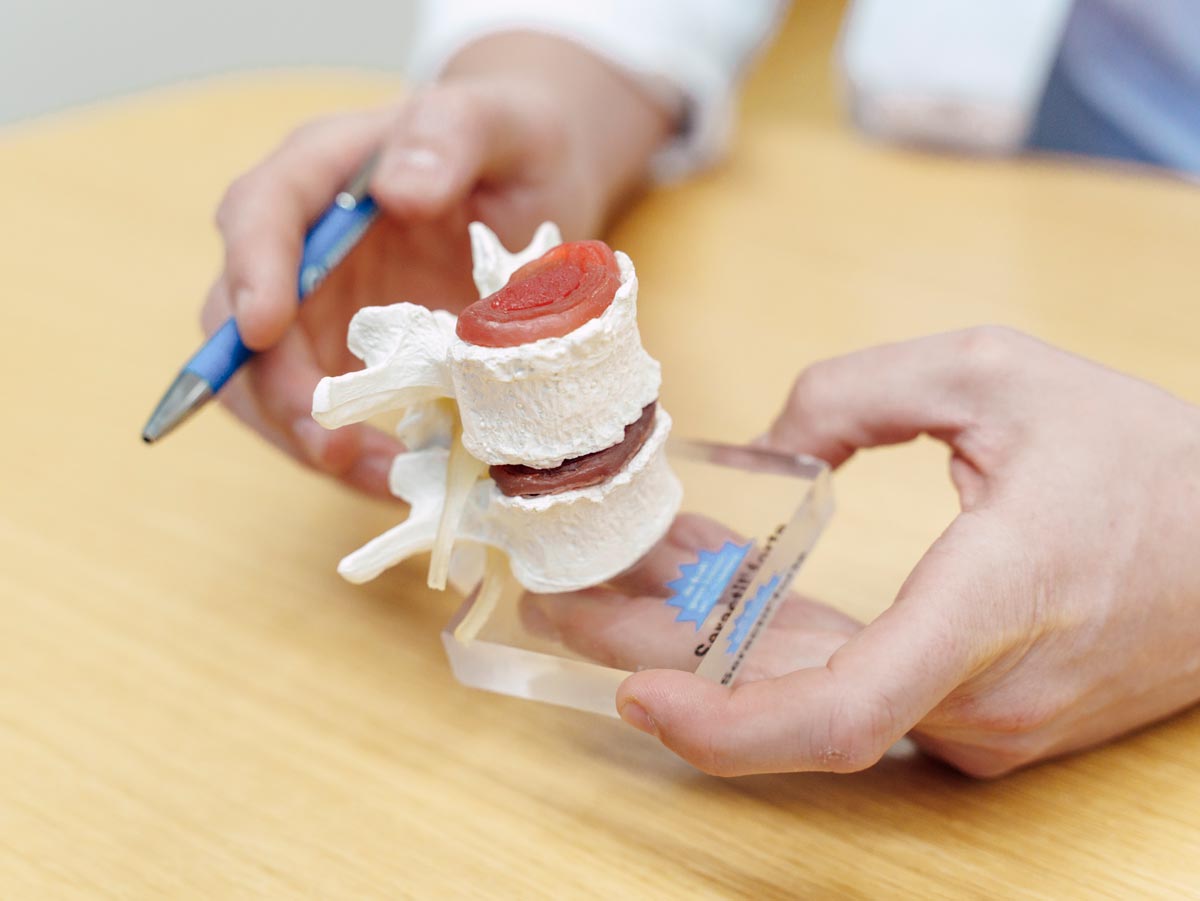
Spinalkanalstenose (Wirbelkanalverengung)
Bei der Spinalkanalstenose kommt es zu einer Einengung des Wirbelkanals, wodurch die darin verlaufenden Nerven oder – im Bereich der Halswirbelsäule – das Rückenmark belastet werden. Die Erkrankung kann sowohl die Lendenwirbelsäule als auch die Halswirbelsäule betreffen und führt je nach Lokalisation zu unterschiedlichen Beschwerden.
Im Bereich der Lendenwirbelsäule stehen belastungsabhängige Rücken- und Beinschmerzen sowie eine Einschränkung der Gehstrecke im Vordergrund. Typisch ist eine Besserung der Beschwerden beim Vorbeugen oder kurzen Stehenbleiben.
An der Halswirbelsäule kann eine Spinalkanalstenose zu Nackenschmerzen, Gefühlsstörungen, einer zunehmenden Unsicherheit der Hände oder Störungen der Feinmotorik führen. In fortgeschrittenen Fällen kann es durch eine Beeinträchtigung des Rückenmarks (Myelopathie) auch zu Gangunsicherheit oder Koordinationsstörungen kommen.
Die Behandlung richtet sich nach dem Ausmaß der Beschwerden, der neurologischen Symptomatik, den bildgebenden Befunden sowie der individuellen Situation der Patientinnen und Patienten. In frühen oder mäßigen Stadien kommen gezielte Infiltrationen, eine individuell abgestimmte Schmerztherapie sowie physiotherapeutische und physikalische Therapiemaßnahmen zur Anwendung.
In fortgeschrittenen Situationen oder bei relevanten neurologischen Einschränkungen sind operative Maßnahmen indiziert. Zum Einsatz kommen minimalinvasive mikrochirurgische Dekompressionsverfahren, in ausgewählten Fällen auch endoskopische Techniken. Bei zusätzlicher Instabilität kann eine stabilisierende Operation erforderlich sein. Ziel der operativen Behandlung ist die Entlastung der Nerven bzw. des Rückenmarks bei möglichst gewebeschonendem Vorgehen.
Eine sorgfältige Diagnostik und eine individuell abgestimmte Therapieentscheidung sind entscheidend für den Behandlungserfolg. Weitere Informationen sowie eine persönliche Beratung erhalten Sie im Rahmen eines Termins in unserer Ordination.

Wirbelgleiten (Spondylolisthese), Skoliose & Kyphose
Beim Wirbelgleiten (Spondylolisthese) kommt es zu einer Verschiebung eines Wirbelkörpers gegenüber dem darunterliegenden, wodurch Nervenstrukturen eingeengt und die Stabilität der Wirbelsäule beeinträchtigt werden können. Die Skoliose bezeichnet eine seitliche Verkrümmung der Wirbelsäule, häufig verbunden mit einer Rotationsfehlstellung der Wirbelkörper. Die Kyphose beschreibt eine vermehrte Krümmung der Wirbelsäule nach vorne, die physiologisch vorhanden sein kann, jedoch bei struktureller oder degenerativer Ausprägung zu einer Fehlhaltung führt. Alle drei Erkrankungen können angeboren, entwicklungsbedingt oder degenerativ sein und unterschiedliche Abschnitte der Wirbelsäule betreffen.
Klinisch äußern sich diese Veränderungen häufig durch Rückenschmerzen sowie eine zunehmende Einschränkung der Belastbarkeit. Zusätzlich können in die Beine ausstrahlende Schmerzen, Gefühlsstörungen oder Kraftminderungen auftreten. Bei ausgeprägten Fehlstellungen kann es neben Schmerzen auch zu relevanten neurologischen Beeinträchtigungen kommen. Insbesondere bei Störungen der sagittalen Balance – also wenn die Wirbelsäule im Seitenprofil nicht mehr im Gleichgewicht ist – kann eine Fehlstellung der Wirbelsäule zu einer kompensatorischen Fehlhaltung mit erhöhtem muskulärem Energieaufwand, rascher Ermüdung und deutlicher Einschränkung der Gehfähigkeit führen.
Die Behandlung richtet sich nach dem Ausmaß der Fehlstellung, dem Grad der Instabilität, dem Vorliegen neurologischer Ausfallserscheinungen, den bildgebenden Befunden sowie der individuellen Situation der Patientinnen und Patienten. In vielen Fällen kommen zunächst konservative Maßnahmen wie gezielte röntgengestützte Infiltrationen, interventionelle schmerztherapeutische Verfahren (z. B. Denervierungen), physiotherapeutische Stabilisationsübungen sowie physikalische Therapiemaßnahmen zum Einsatz.
Bei anhaltenden Beschwerden, zunehmender Instabilität oder relevanten neurologischen Einschränkungen sind operative Maßnahmen indiziert. Je nach Befund kommen stabilisierende Operationen mit Schrauben-Stab-Systemen (Spondylodese), gegebenenfalls unter Verwendung von Bandscheibenplatzhaltern (Cages) und in Kombination mit einer Dekompression neuraler Strukturen, zum Einsatz. Bei sehr ausgeprägten Deformitäten können auch größere rekonstruierende Eingriffe erforderlich sein, einschließlich Umstellungsosteotomien oder Wirbelkörperersatzverfahren – also komplexerer Eingriffe zur Korrektur der Wirbelsäulenform und Stabilisierung der betroffenen Abschnitte. Ziel jeder operativen Behandlung ist stets der kleinstmögliche, medizinisch sinnvolle Eingriff zur Wiederherstellung einer stabilen, belastbaren Wirbelsäule sowie einer möglichst ausgeglichenen sagittalen Statik bei gewebeschonendem Vorgehen.
Eine sorgfältige Diagnostik und eine individuell abgestimmte Therapieentscheidung sind entscheidend für den Behandlungserfolg. Weitere Informationen sowie eine persönliche Beratung erhalten Sie im Rahmen eines Termins in unserer Ordination.
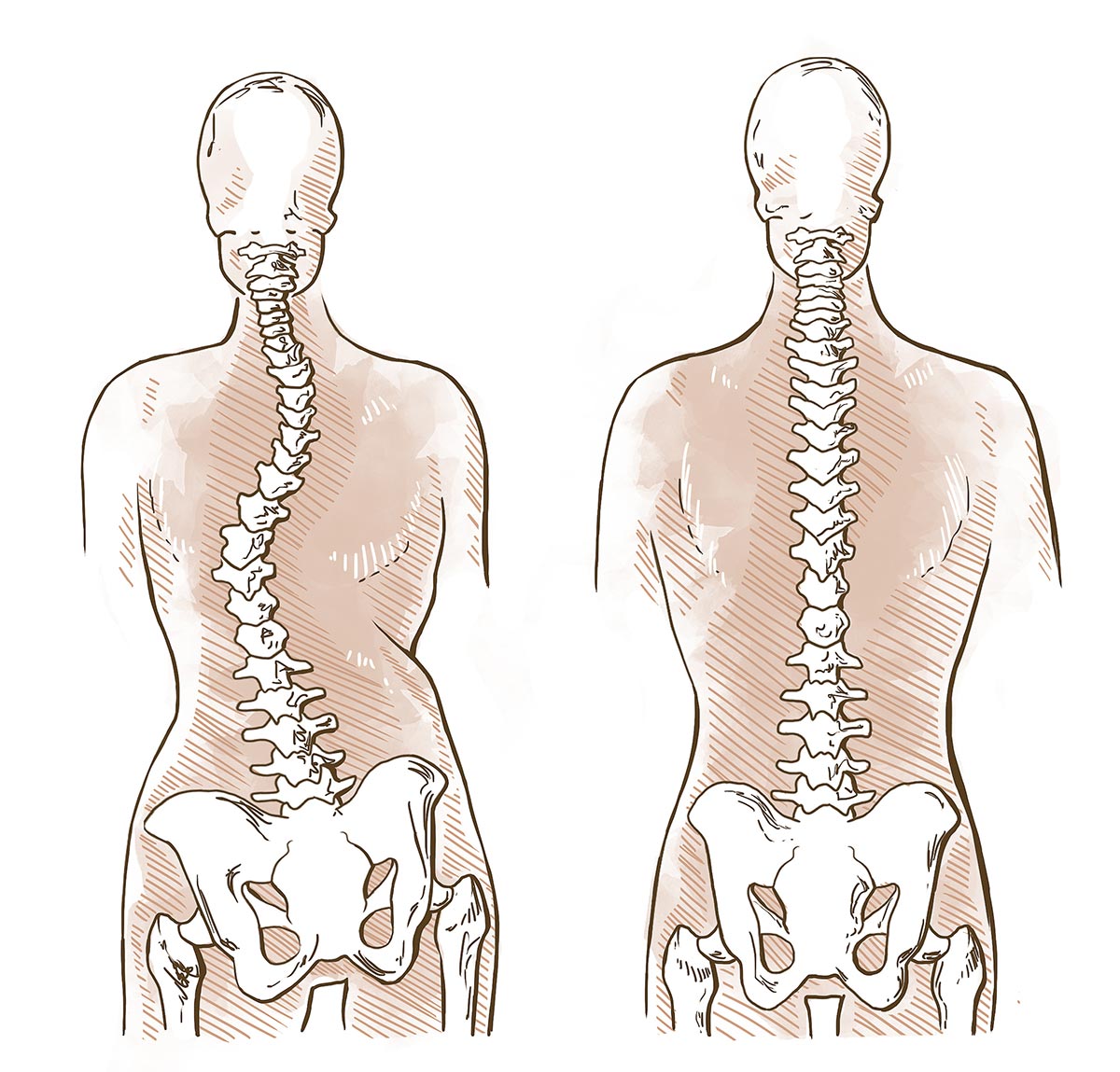
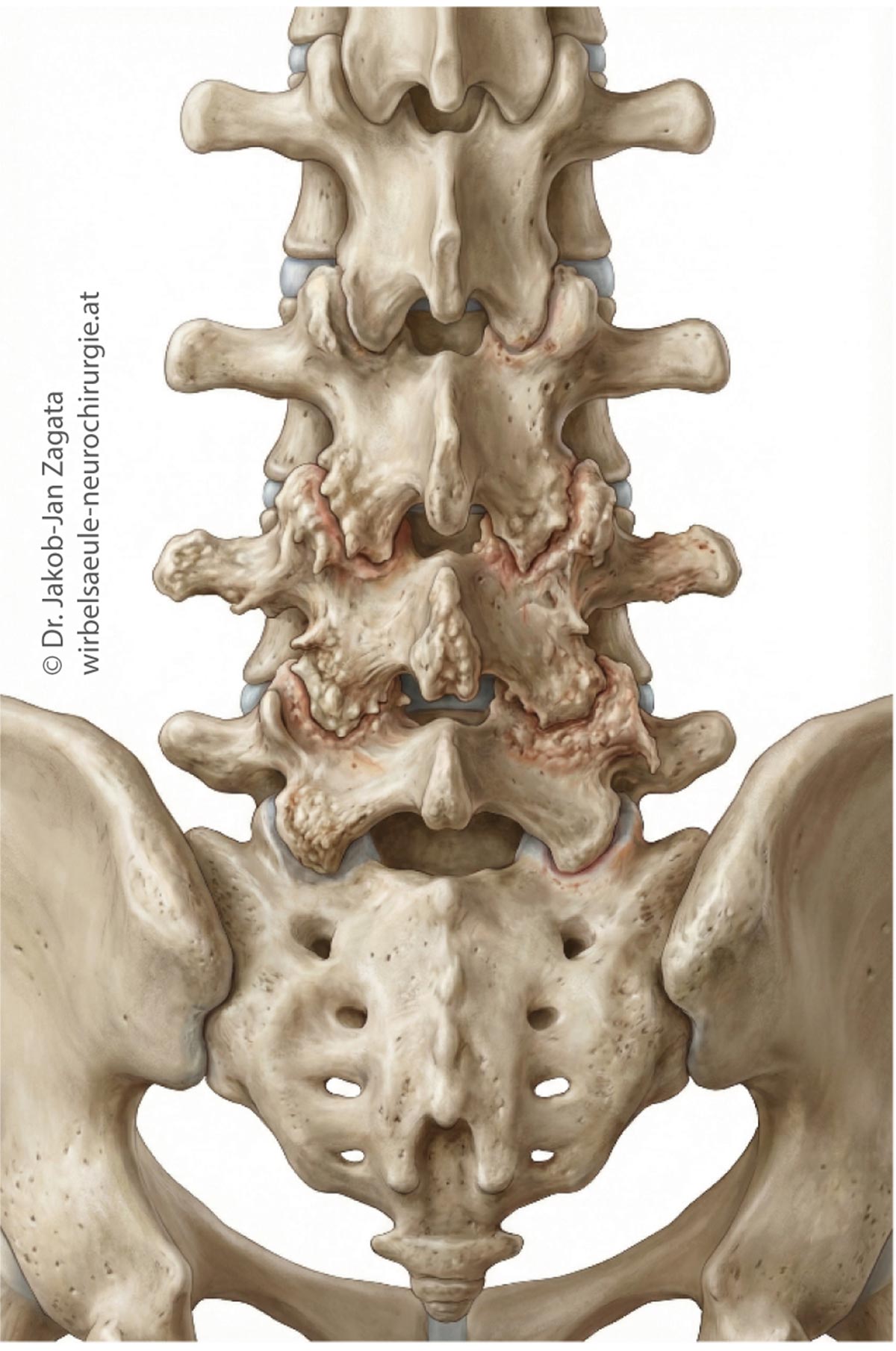
Chronische Kreuzschmerzen – Spondylose, Osteochondrose & Facettengelenksarthrose
Chronische Kreuzschmerzen zählen zu den häufigsten Beschwerden im Bereich der Wirbelsäule. In vielen Fällen liegen ihnen degenerative Veränderungen zugrunde, die im Rahmen des natürlichen Alterungsprozesses entstehen und unterschiedliche Strukturen der Wirbelsäule betreffen können. Dazu zählen insbesondere die Spondylose, die Osteochondrose sowie die Facettengelenksarthrose.
Die Spondylose beschreibt degenerative Veränderungen der Wirbelkörper und Bandscheibenränder, häufig mit knöchernen Anbauten. Bei der Osteochondrose kommt es zu Abnützungserscheinungen der Bandscheiben und angrenzenden Wirbelkörper, während die Facettengelenksarthrose die kleinen Wirbelgelenke betrifft. Diese Veränderungen können einzeln oder kombiniert auftreten und zu einer mechanischen Überlastung sowie Schmerzhaftigkeit der Wirbelsäule führen.
Klinisch äußern sich diese Erkrankungen häufig durch anhaltende oder belastungsabhängige Kreuzschmerzen, morgendliche Steifigkeit, Bewegungseinschränkungen oder ein lokales Schmerzempfinden. In manchen Fällen können die Beschwerden in Gesäß oder Beine ausstrahlen, ohne dass eine eindeutige Nervenkompression vorliegt.
Die Behandlung richtet sich nach der Schmerzintensität, der funktionellen Einschränkung, den bildgebenden Befunden sowie der individuellen Situation der Patientinnen und Patienten. In vielen Fällen kommen konservative und interventionelle Maßnahmen wie eine gezielte Schmerztherapie, röntgengestützte Infiltrationen der Facettengelenke, interventionelle Verfahren wie Denervierungen sowie physiotherapeutische und physikalische Therapiemaßnahmen zum Einsatz.
Bei therapieresistenten Beschwerden oder bei zusätzlicher struktureller Problematik kann in ausgewählten Fällen auch eine operative Therapie sinnvoll sein. Ziel jeder Behandlung ist die Reduktion der Schmerzen, die Verbesserung der Funktion und die Wiederherstellung der Belastbarkeit im Alltag.
Eine sorgfältige Diagnostik und eine individuell abgestimmte Therapieentscheidung sind entscheidend für den Behandlungserfolg. Weitere Informationen sowie eine persönliche Beratung erhalten Sie im Rahmen eines Termins in unserer Ordination.
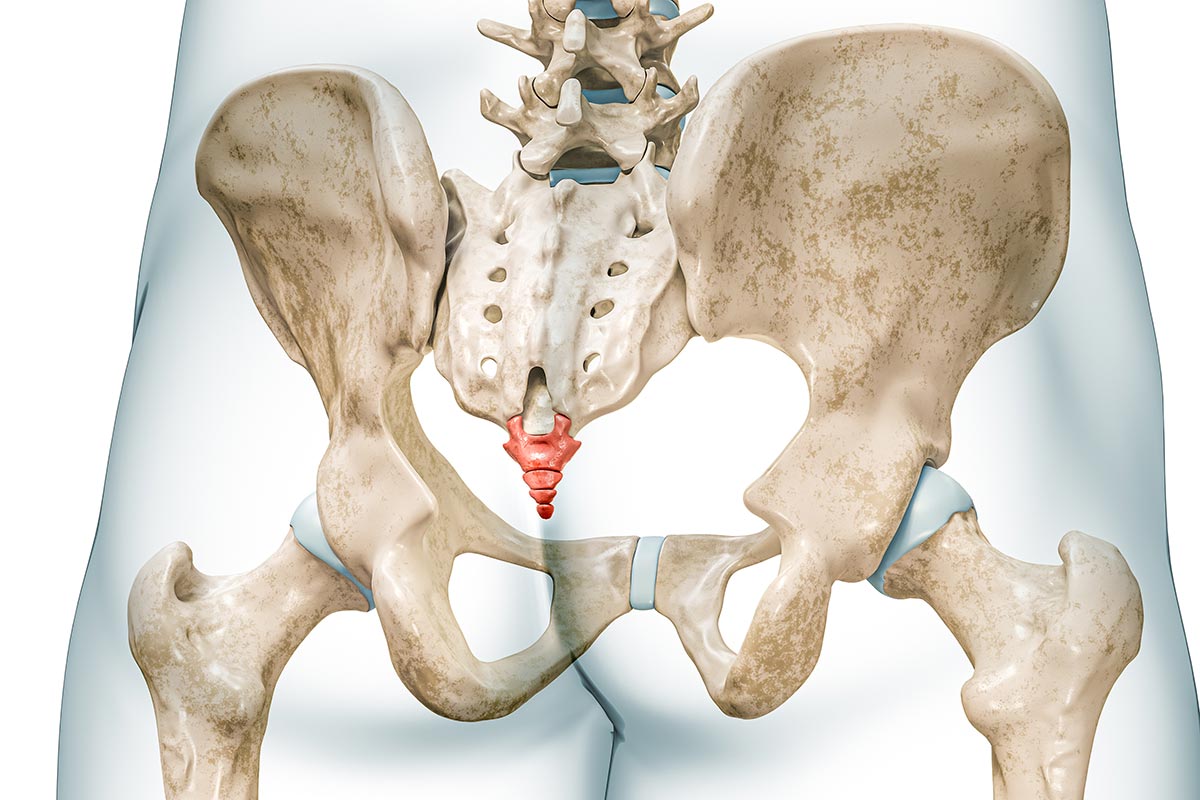
Steißbeinschmerzen (Coccygodynie)
Steißbeinschmerzen, medizinisch als Coccygodynie bezeichnet, sind eine oft sehr belastende und für Betroffene frustrierende Schmerzproblematik. Die Beschwerden entstehen im Bereich des Steißbeins (Os coccygis) und können die Sitzfähigkeit sowie alltägliche Aktivitäten erheblich einschränken.
Viele Patientinnen und Patienten berichten über eine lange Leidensgeschichte. Nicht selten wurden bereits zahlreiche Ärztinnen und Ärzte unterschiedlicher Fachrichtungen konsultiert, ohne dass eine eindeutige Diagnose gestellt werden konnte. Ein wesentlicher Grund dafür ist, dass die Coccygodynie häufig nicht allein anhand bildgebender Verfahren sicher diagnostiziert werden kann. Veränderungen im MRT oder CT sind oft diskret oder fehlen vollständig, obwohl die Beschwerden ausgeprägt sind. Die Diagnose erfordert daher eine sorgfältige klinische Beurteilung und die genaue Einordnung der Symptome.
Typisch sind lokalisierte Schmerzen im Bereich des Steißbeins, die vor allem beim Sitzen, beim Aufstehen aus dem Sitzen oder bei längerer Belastung auftreten. Häufig besteht eine deutliche Druckschmerzhaftigkeit, gelegentlich auch eine Ausstrahlung in den unteren Rücken oder den Beckenbereich. Die Schmerzintensität kann stark variieren und ist oft positions- oder belastungsabhängig.
Die Behandlung richtet sich nach der Ausprägung der Beschwerden, den klinischen und – soweit möglich – bildgebenden Befunden sowie der individuellen Situation der Patientinnen und Patienten. In vielen Fällen kommen zunächst konservative und interventionelle Maßnahmen wie eine gezielte Schmerztherapie, physiotherapeutische und physikalische Therapiemaßnahmen sowie röntgengestützte Infiltrationen im Bereich des Steißbeins zum Einsatz.
Bei anhaltenden, therapieresistenten Beschwerden kann in ausgewählten Fällen auch eine operative Therapie in Betracht gezogen werden. Ziel der Behandlung ist eine nachhaltige Schmerzlinderung sowie die Wiederherstellung der Sitz- und Alltagsfähigkeit.
Eine sorgfältige Diagnostik und eine individuell abgestimmte Therapieentscheidung sind entscheidend für den Behandlungserfolg. Weitere Informationen sowie eine persönliche Beratung erhalten Sie im Rahmen eines Termins in unserer Ordination.
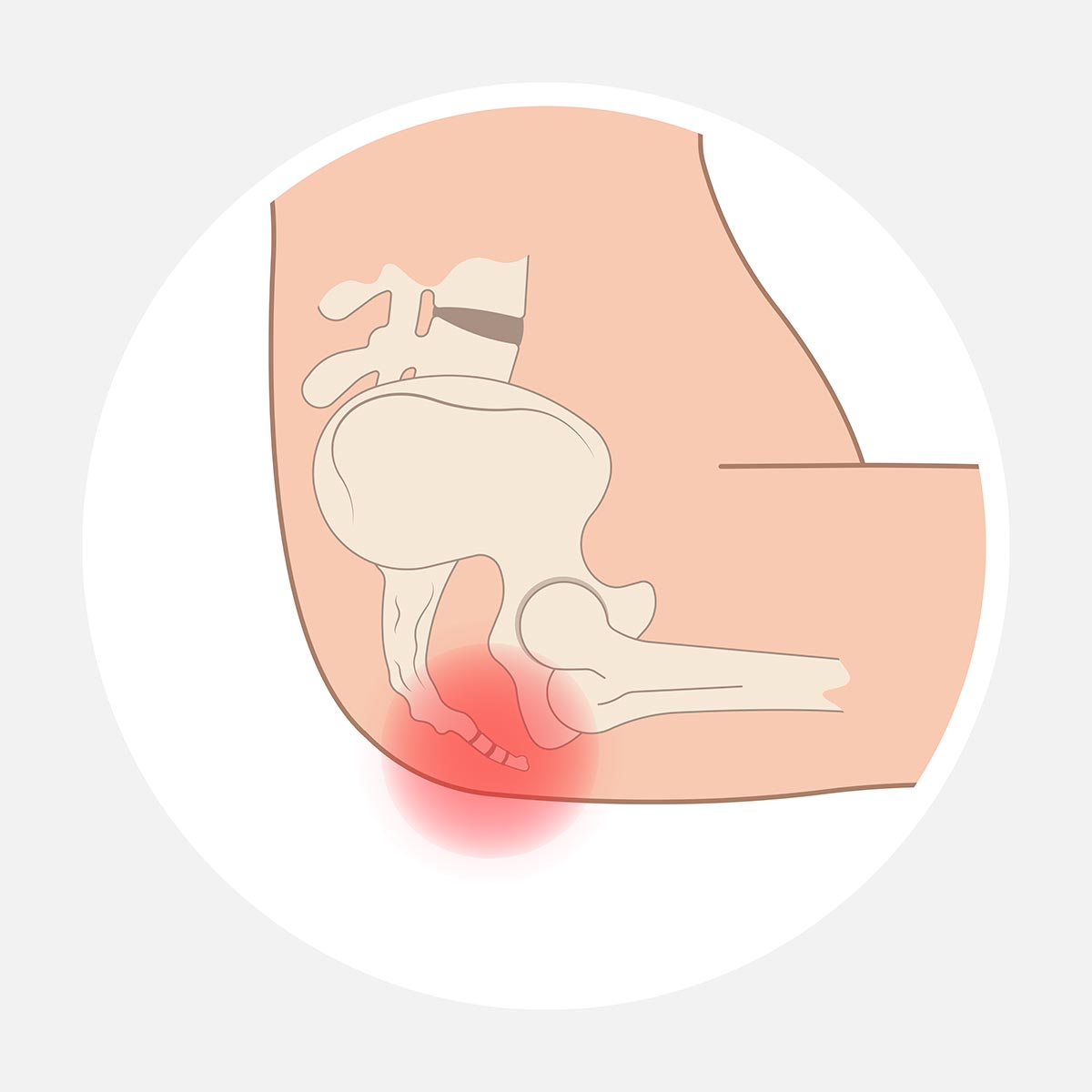
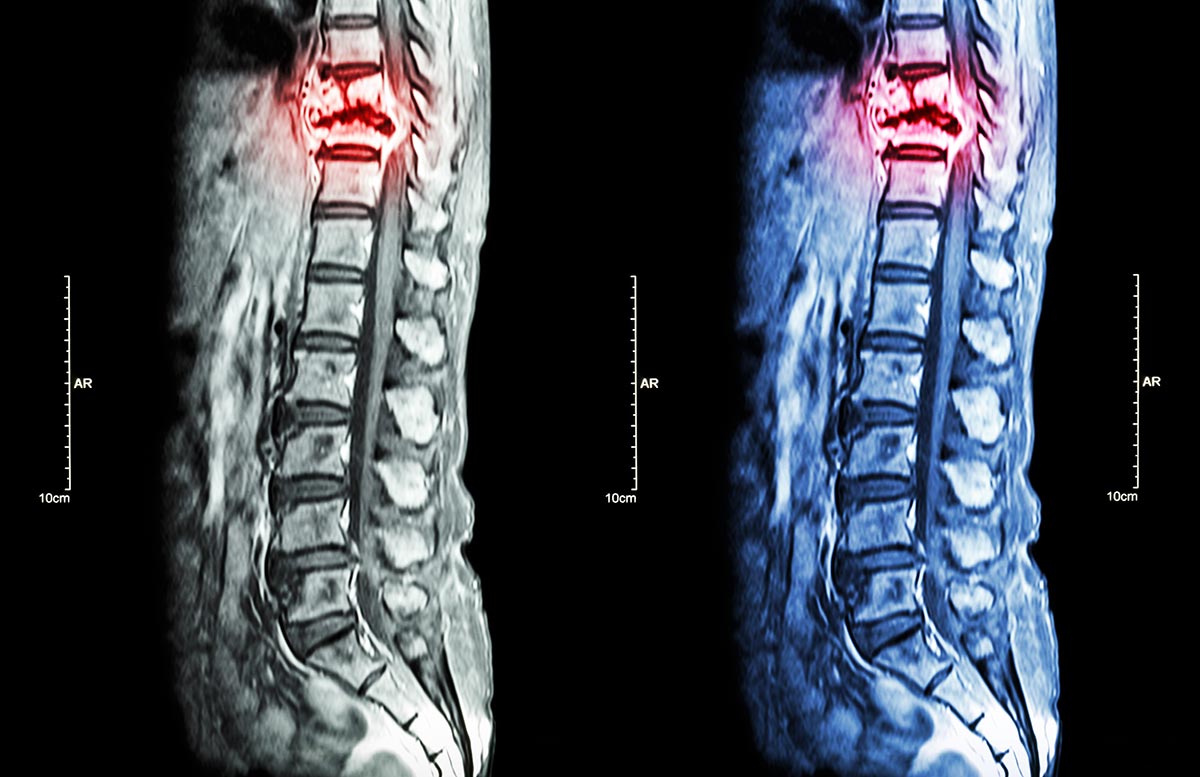
Wirbelsäulentumoren & Metastasen
Tumoren der Wirbelsäule können primär im Bereich der Wirbelkörper, der Nervenstrukturen oder der umgebenden Weichteile entstehen oder als Absiedelungen (Metastasen) anderer Tumorerkrankungen auftreten. Metastasen der Wirbelsäule stellen dabei die deutlich häufigere Form dar. Unabhängig von ihrer Ursache können Wirbelsäulentumoren die Stabilität der Wirbelsäule beeinträchtigen und Nervenstrukturen oder das Rückenmark gefährden.
Die Beschwerden sind oft unspezifisch und entwickeln sich schleichend. Häufig berichten Patientinnen und Patienten über anhaltende oder zunehmende Rücken- oder Nackenschmerzen, die auch in Ruhe oder nachts bestehen können. Je nach Lokalisation und Ausdehnung können zusätzlich neurologische Symptome wie Gefühlsstörungen, Kraftminderungen, Gangunsicherheit oder – bei Beteiligung des Rückenmarks – relevante neurologische Ausfallserscheinungen auftreten.
Die Diagnostik basiert auf einer sorgfältigen klinischen Beurteilung in Kombination mit bildgebenden Verfahren. Entscheidend ist die genaue Einordnung des Befundes im klinischen Kontext, einschließlich der histologischen Sicherung der Tumorentität, etwa durch eine gezielte Biopsie, der Beurteilung der neurologischen Funktion, der Stabilität der Wirbelsäule sowie des individuellen Krankheitsbildes der Patientin bzw. des Patienten.
Die Behandlung richtet sich nach Art und Ausdehnung der Läsion, der Stabilität der Wirbelsäule, der neurologischen Symptomatik, den bildgebenden Befunden sowie der individuellen Gesamtsituation. Erkrankungen dieser Art werden in der Regel an großen Zentren interdisziplinär behandelt. Durch meine Tätigkeit an der neurochirurgischen Abteilung der Klinik Landstraße bin ich in ein entsprechendes fachübergreifendes Netzwerk eingebunden und kann mit kurzen Abstimmungswegen eine rasche und sorgfältige interdisziplinäre Versorgung unterstützen.
Neben konservativen Maßnahmen können strahlentherapeutische Verfahren, operative Eingriffe oder eine Kombination dieser Therapieformen erforderlich sein. Operative Maßnahmen sind insbesondere bei Instabilität der Wirbelsäule, relevanter Nerven- oder Rückenmarkskompression oder zur Sicherung der Diagnostik indiziert. Ziel operativer Eingriffe ist die Entlastung neuraler Strukturen sowie die Wiederherstellung oder Sicherung der Stabilität der Wirbelsäule unter Anwendung möglichst schonender chirurgischer Techniken.
Eine sorgfältige Diagnostik und eine individuell abgestimmte Therapieentscheidung sind entscheidend für den Behandlungserfolg. Weitere Informationen sowie eine persönliche Beratung erhalten Sie im Rahmen eines Termins in unserer Ordination.
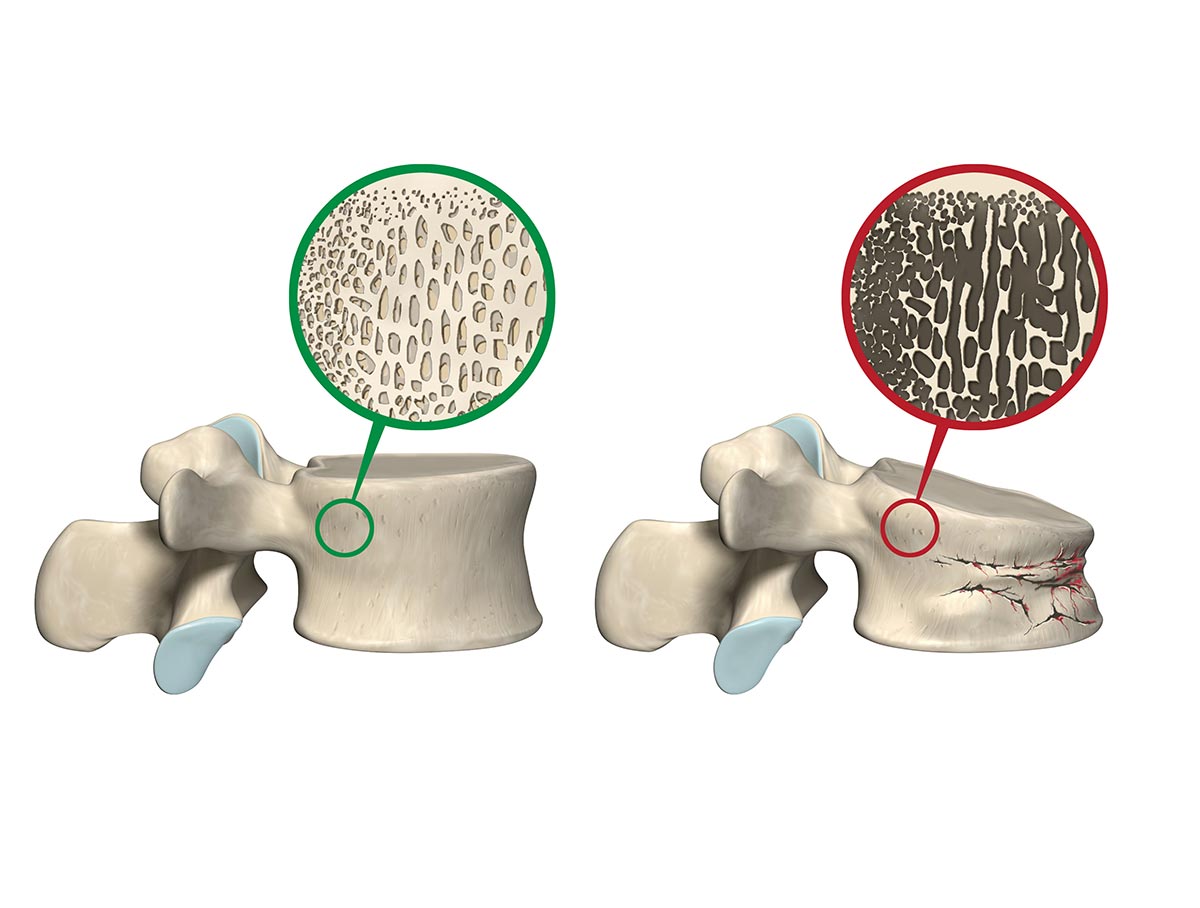
Wirbelbrüche & osteoporotische Frakturen
Wirbelbrüche können infolge von Unfällen, Stürzen oder bei verminderter Knochenfestigkeit (Osteoporose) auch ohne adäquates Trauma auftreten. Insbesondere osteoporotische Frakturen entstehen häufig bereits bei alltäglichen Belastungen und betreffen vor allem die Brust- und Lendenwirbelsäule. Sie können zu Schmerzen, einer Einschränkung der Mobilität sowie zu Veränderungen der Wirbelsäulenstatik führen.
Klinisch äußern sich Wirbelbrüche häufig durch akute oder zunehmende Rückenschmerzen, die belastungsabhängig sein können oder auch in Ruhe bestehen. Die Folgen ausgeprägter Frakturen reichen von anhaltenden Schmerzen und einer dekompensierten muskulären Dysbalance bis hin zu relevanten neurologischen Ausfallserscheinungen. Diese können sich unter anderem in Gangunsicherheit, Kraftminderungen oder – in schweren Fällen – auch in Störungen der Blasen- und Mastdarmfunktion äußern.
Die Diagnostik basiert auf einer sorgfältigen klinischen Beurteilung in Kombination mit bildgebenden Verfahren. Entscheidend sind die Erfassung neurologischer Symptome, die genaue Einordnung des Frakturtyps, die Beurteilung der Stabilität der Wirbelsäule, des Alters der Fraktur sowie die individuelle Situation der Patientinnen und Patienten. Insbesondere bei osteoporotischen Frakturen ist eine differenzierte Beurteilung erforderlich, da klinische Beschwerden und bildgebende Befunde nicht immer eindeutig korrelieren.
Die Behandlung richtet sich nach Art und Ausmaß der Fraktur, der neurologischen Symptomatik, der Stabilität der Wirbelsäule, der Schmerzintensität sowie der allgemeinen Belastbarkeit der Patientinnen und Patienten. In vielen Fällen kommen zunächst konservative Maßnahmen wie eine gezielte Schmerztherapie, physikalische und physiotherapeutische Maßnahmen sowie eine funktionelle Mobilisation zum Einsatz. Darüber hinaus ist die diagnostische Abklärung einer zugrunde liegenden Osteoporose sowie eine rasche medikamentöse Therapieeinleitung von wesentlicher Bedeutung.
Bei anhaltenden Schmerzen, ausgeprägter Instabilität oder relevanter Wirbelsäulenfehlstellung können operative Verfahren erforderlich sein. Hierzu zählen minimalinvasive stabilisierende Eingriffe sowie – insbesondere bei osteoporotischen Frakturen – schonende Verfahren wie die Kyphoplastie oder Vertebroplastie. Bei ausgeprägten Frakturen können auch größere stabilisierende Operationen mit Implantation von Schrauben-Stab-Systemen bis hin zu Wirbelkörperersatzverfahren indiziert sein. Ziel der Behandlung ist die Entlastung neuraler Strukturen, die Schmerzreduktion sowie die Wiederherstellung der Stabilität und Statik der Wirbelsäule bei gleichzeitiger Erhaltung der Mobilität und möglichst geringem operativem Trauma.
Eine sorgfältige Diagnostik und eine individuell abgestimmte Therapieentscheidung sind entscheidend für den Behandlungserfolg. Weitere Informationen sowie eine persönliche Beratung erhalten Sie im Rahmen eines Termins in unserer Ordination.
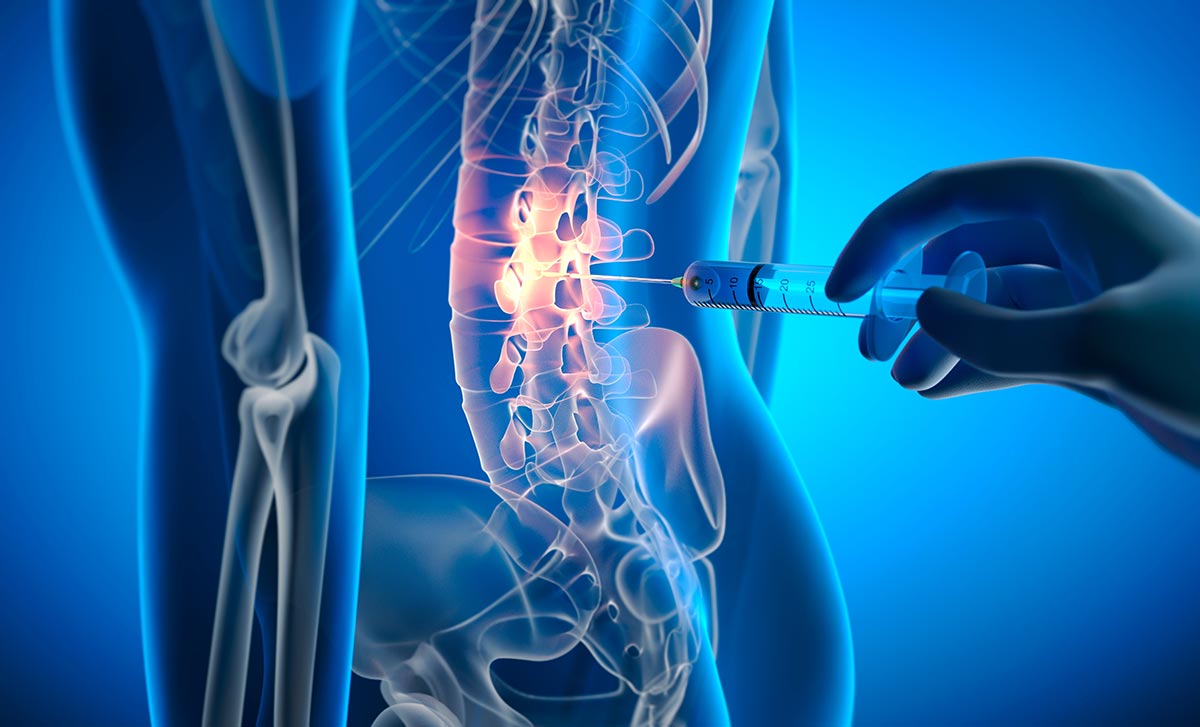
Minimalinvasive & interventionelle Schmerztherapie
Schmerzen im Bereich der Wirbelsäule können vielfältige Ursachen haben und entstehen häufig durch degenerative Veränderungen, entzündliche Prozesse oder funktionelle Störungen von Gelenken, Nerven und Weichteilstrukturen. Nicht in jedem Fall ist eine operative Behandlung erforderlich oder sinnvoll. In vielen Situationen können gezielte minimalinvasive und interventionelle Verfahren eine effektive Schmerzreduktion ermöglichen.
Typische Indikationen für eine interventionelle Schmerztherapie sind unter anderem chronische Rückenschmerzen, radikuläre Beschwerden bei Nervenreizungen, Facettengelenksarthrosen, Kreuzschmerzen oder Steißbeinschmerzen. Ziel ist es, die Schmerzursache möglichst präzise zu diagnostizieren und in weiterer Folge gezielt zu behandeln.
Die Diagnostik basiert auf einer sorgfältigen klinischen Untersuchung sowie der differenzierten Auswertung bildgebender Befunde. Entscheidend ist die genaue Zuordnung der Beschwerden zu den verantwortlichen Strukturen. Interventionelle Verfahren haben dabei nicht nur einen therapeutischen, sondern häufig auch einen diagnostischen Stellenwert.
Die Behandlung richtet sich nach dem Beschwerdebild, den zugrunde liegenden Befunden sowie der individuellen Situation der Patientinnen und Patienten. Zum Einsatz kommen unter anderem gezielte röntgengestützte Infiltrationen an Nervenwurzeln, Wirbelgelenken oder Bandstrukturen sowie interventionelle schmerztherapeutische Verfahren wie Denervierungen mittels Radiofrequenztherapie. Diese Eingriffe erfolgen in unserer Ordination minimalinvasiv und ambulant und sind mit einer geringen Belastung verbunden.
Ziel der interventionellen Schmerztherapie ist eine nachhaltige Reduktion der Schmerzen, die Verbesserung der Funktion sowie die Ermöglichung weiterer konservativer Maßnahmen wie Physiotherapie und aktive Mobilisation. In vielen Fällen kann dadurch eine operative Therapie vermieden oder hinausgezögert werden. Sollte sich im Verlauf dennoch eine Operation als notwendig erweisen, liefern die interventionellen Verfahren wertvolle Informationen für die weitere Behandlungsplanung.
Eine sorgfältige Indikationsstellung und eine individuell abgestimmte Therapieentscheidung sind entscheidend für den Behandlungserfolg. Weitere Informationen sowie eine persönliche Beratung erhalten Sie im Rahmen eines Termins in unserer Ordination.
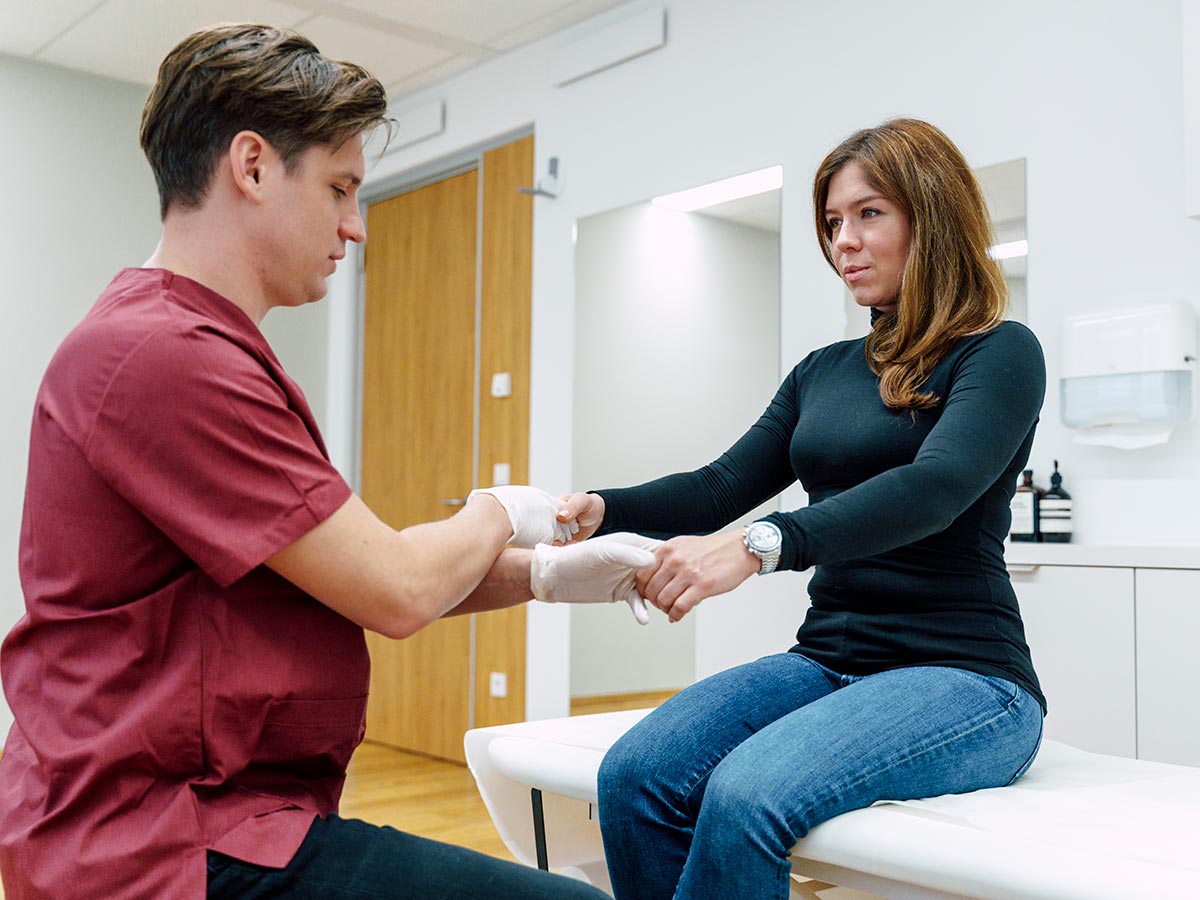
Erkrankungen der peripheren Nerven – Karpaltunnelsyndrom & Sulcus-ulnaris-Syndrom
Erkrankungen der peripheren Nerven entstehen häufig durch chronische Druckbelastung oder Einengung eines Nervs an anatomischen Engstellen. Zu den häufigsten und klinisch relevanten Krankheitsbildern zählen das Karpaltunnelsyndrom sowie das Sulcus-ulnaris-Syndrom. Beide Erkrankungen können zu sensiblen Störungen, Schmerzen und im Verlauf auch zu Kraftminderungen führen.
Das Karpaltunnelsyndrom (CTS) entsteht durch eine Einengung des Medianusnervs im Bereich des Handgelenks. Typisch sind Kribbeln, Taubheitsgefühle oder Schmerzen in Daumen, Zeige- und Mittelfinger, häufig verstärkt nachts oder bei Belastung. In fortgeschrittenen Stadien kann es zu einer Schwäche der Handmuskulatur und einer Einschränkung der Feinmotorik kommen.
Beim Sulcus-ulnaris-Syndrom kommt es zu einer Druckschädigung des Ulnarisnervs im Bereich des Ellenbogens. Betroffene berichten häufig über Taubheitsgefühle oder Kribbeln im Klein- und Ringfinger sowie über eine verminderte Kraft oder Koordination der Hand. Die Beschwerden können lageabhängig sein und sich bei Beugung des Ellenbogens verstärken.
Die Diagnostik basiert auf einer sorgfältigen klinischen Untersuchung, der Erfassung der neurologischen Symptomatik sowie ergänzenden elektrophysiologischen Untersuchungen und bildgebenden Verfahren. Entscheidend ist die korrekte Zuordnung der Beschwerden zum betroffenen Nerv und das Abschätzen des Schweregrades der Nervenschädigung.
Die Behandlung richtet sich nach Ausprägung und Dauer der Symptome sowie der individuellen Situation der Patientinnen und Patienten. In frühen Stadien können konservative Maßnahmen ausreichend sein. Bei anhaltenden Beschwerden, zunehmenden neurologischen Ausfällen oder relevanter Nervenkompression sind operative Eingriffe indiziert. Ziel der Operation ist die nachhaltige Entlastung des betroffenen Nervs bei möglichst schonendem Vorgehen.
Eine sorgfältige Diagnostik und eine individuell abgestimmte Therapieentscheidung sind entscheidend für den Behandlungserfolg. Weitere Informationen sowie eine persönliche Beratung erhalten Sie im Rahmen eines Termins in unserer Ordination.
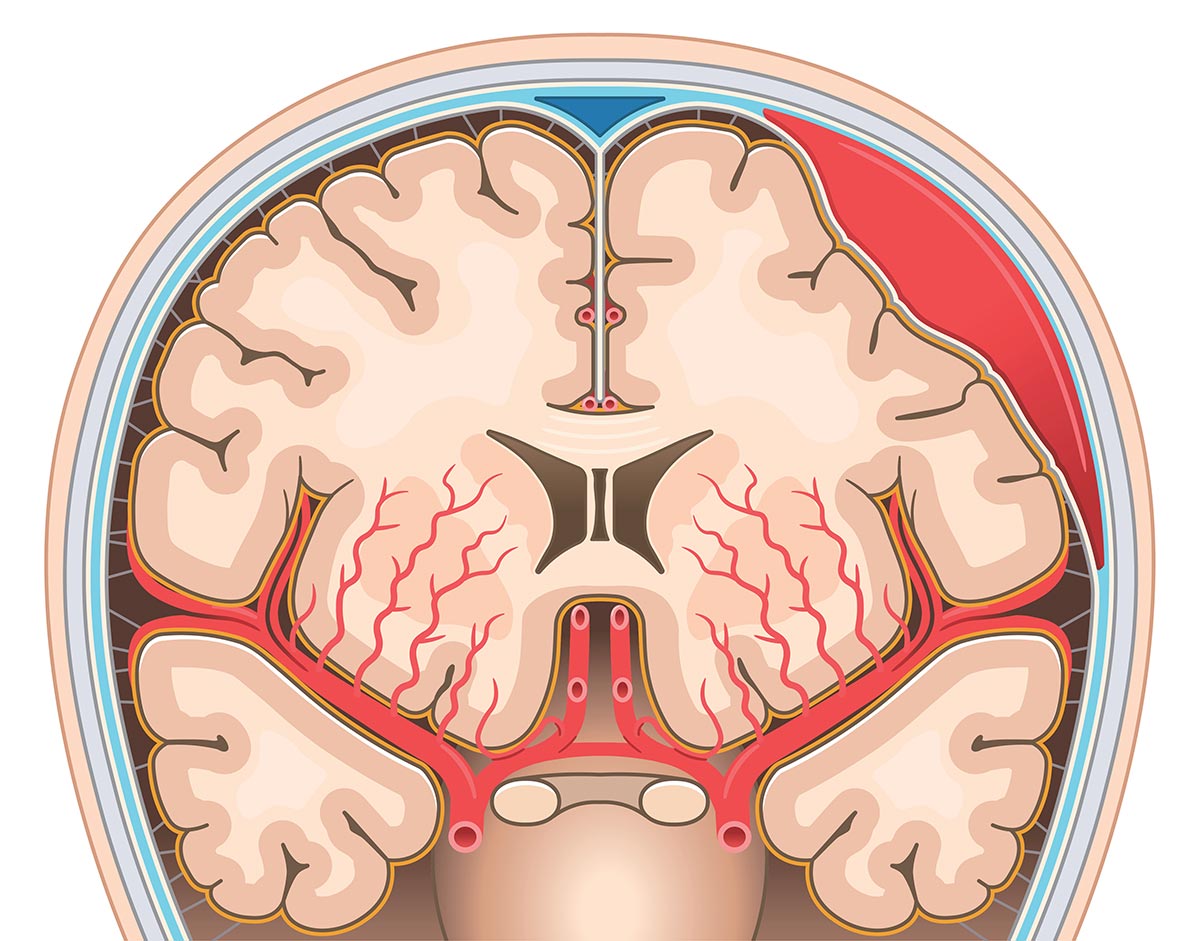
Ausgewählte neurochirurgische Erkrankungen des Gehirns
Neben Erkrankungen der Wirbelsäule gehören ausgewählte neurochirurgische Krankheitsbilder des Gehirns zu meinem Leistungsspektrum. Die Behandlung dieser Erkrankungen erfordert eine sorgfältige neurologische Beurteilung, eine präzise Bildgebung sowie eine individuell abgestimmte Therapieentscheidung. Nicht jede Veränderung ist operationsbedürftig, in bestimmten Situationen ist jedoch eine neurochirurgische Behandlung erforderlich.
- Hirntumoren
Hirntumoren können primär im Gehirn entstehen oder als Metastasen anderer Tumorerkrankungen auftreten. Die klinischen Symptome sind abhängig von Lokalisation, Größe und Wachstumsgeschwindigkeit und reichen von Kopfschmerzen und neurologischen Ausfällen bis hin zu epileptischen Anfällen. Die Diagnostik erfolgt mittels moderner Bildgebung, gegebenenfalls ergänzt durch eine histologische Sicherung. Die Therapie richtet sich nach Tumorart, Ausdehnung und individueller Gesamtsituation und erfolgt in der Regel interdisziplinär. Erkrankungen dieser Art werden üblicherweise an großen Zentren behandelt. Durch meine Tätigkeit an der neurochirurgischen Abteilung der Klinik Landstraße bin ich in entsprechende fachübergreifende Strukturen eingebunden und kann mit kurzen Abstimmungswegen eine rasche und sorgfältige interdisziplinäre Weiterbetreuung unterstützen.
- Hydrozephalus
Der Hydrozephalus beschreibt eine Störung des Hirnwasserabflusses mit konsekutiver Erweiterung der Hirnkammern. Diese kann angeboren oder erworben sein. Klinisch kann sich ein Hydrozephalus durch Kopfschmerzen, Gangstörungen, kognitive Veränderungen, Harninkontinenz oder Bewusstseinsveränderungen äußern. Die Diagnose basiert auf der klinischen Symptomatik und der Bildgebung. Die Behandlung ist meist operativ und zielt auf eine dauerhafte Ableitung oder Umleitung des Hirnwassers ab, beispielsweise durch Shunt-Systeme oder endoskopische Verfahren. Eine sorgfältige Indikationsstellung ist hierbei entscheidend, da Symptomatik und Bildbefund individuell sehr unterschiedlich ausgeprägt sein können.
- Intrakranielle Hämatome – chronisches Subduralhämatom
Intrakranielle Hämatome entstehen durch Blutungen innerhalb des Schädels, häufig infolge eines Traumas. Eine besondere Form stellt das Subduralhämatom dar, bei dem sich Blut zwischen harter Hirnhaut und Gehirn ansammelt. Akute Subduralhämatome können rasch lebensbedrohlich sein, während chronische Subduralhämatome sich oft schleichend entwickeln und insbesondere bei älteren Patientinnen und Patienten auftreten. Typische Symptome sind Kopfschmerzen, Sprachstörungen, Bewusstseinsveränderungen sowie neurologische Ausfälle wie diskret beginnende und zunehmende Halbseitenlähmungen oder eine zunehmende Gangunsicherheit. Die Diagnostik erfolgt bildgebend, die Therapie richtet sich nach Ausdehnung, Symptomatik und klinischem Verlauf. In vielen Fällen ist eine operative Entlastung erforderlich.
Die Behandlung neurochirurgischer Erkrankungen des Gehirns erfolgt in der Regel in spezialisierten Zentren und häufig interdisziplinär. Eine sorgfältige Diagnostik und eine individuell abgestimmte Therapieentscheidung sind entscheidend für den Behandlungserfolg. Weitere Informationen sowie eine persönliche Beratung erhalten Sie im Rahmen eines Termins in unserer Ordination.


